ASV leverer markante kliniske fordele*
Sammenlignet med andre former for PAP-behandling leverer ASV markante fordele hvad angår behandlingen af central SDB* – inklusive forbedret AHI-score, færre respiratoriske hændelser og reduceret træthed i dagtimerne.
Hvilke patienter egner ASV*-behandling sig til?
Alle patienter med venstre ventrikels uddrivningsfraktion (LVEF)>45% egner sig til behandling med ASV.1,2,3,4
Vi kan bekræfte, at den observerede mortalitetsrisiko i SERVE-HF studiet optræder hos patienter med LVEF ≤45%, og at skadevirkningerne fra ASV modsvarer skadevirkningerne fra den eksisterende systolisk dysfunktion forårsaget af svækket venstre ventrikel.5
Forekomsten af nedsat LVEF bør udelukkes før behandlingen med ASV påbegyndes.1 Det skal sikres at LVEF er >45%, inden behandling med ASV påbegyndes. Til dette formål anbefales ekkokardiografi.
Ekspertudtalelser1,2,3,4 og sundhedsmyndigheder er enige om, at patienter med LVEF>45% fortsat egner sig til ASV-behandling, hvis det kliniske rationale taler for det. ASV er indiceret i følgende forskellige situationer 1,2,3,4
- Hjertesvigt med bibeholdt uddrivningsfraktion
- CSA i forbindelse med langvarig opioidbehandling uden alveolær hypoventilation
- Idiopatisk CSA eller Cheyne-Stokes’ respiration
- Kompleks/behandlingsrelateret/resistent CSA
- CSA efter iskæmisk stroke
Siden maj 2015 har de franske og tyske sundhedsmyndigheder været enige om at begrænse kontraindikationen til hjertesvigt med nedsat EF ≤45%.4
Læs mere om ResMeds løsninger inden for ASV-behandling: AirCurve 10 CS PaceWave
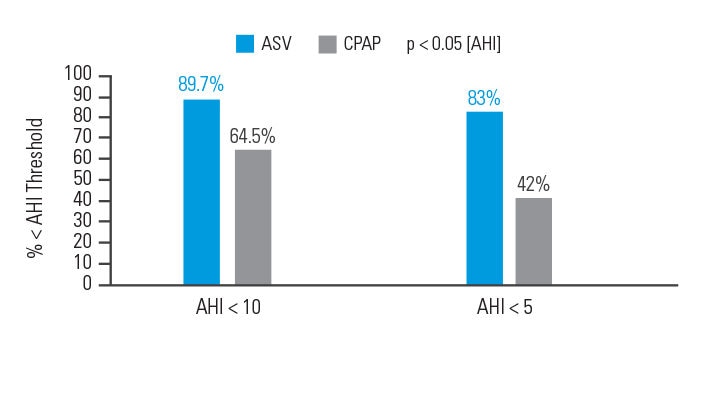
ASV er bedre end CPAP til at kontrollere respiratoriske hændelser hos patienter med CompSA
En intention-to-treat (ITT)-analyse påviste behandlingssucces (apnø hypopnø-indeks [AHI] < 10) efter 90 dage hos 89,7% af patienterne behandlet med ASV, mod 64,5% af patienterne behandlet med CPAP.6
[N = 66, prospektivt randomiseret undersøgelse]
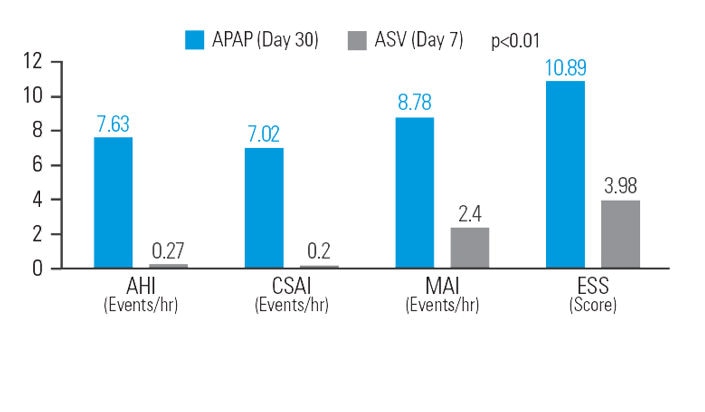
ASV reducerer træthed efter APAP-behandling hos patienter med blandet søvnapnø
Efter 30 dages APAP-behandling bevirkede ASV en yderligere score-reduktion (sammenlignet med baseline) på 12,9% på AHI, 48,5% på central søvnapnø index (CSAI), 26,1% på micro-arousal index (MAI) og 37,9% på Epworth Søvnighedsscore (ESS) ved samme gennemsnitstryk.7
[N = 42, opfølgende studie]
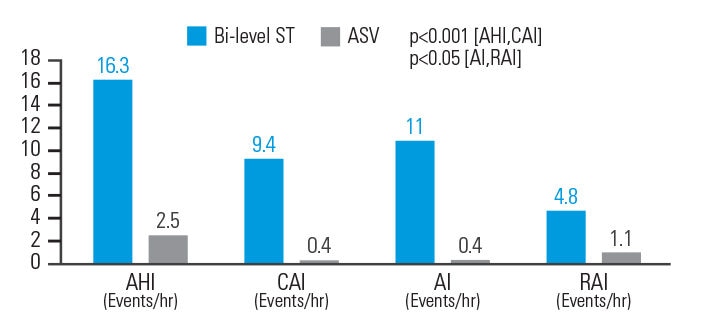
ASV er bedre end bilevel-ST til at reducere respiratoriske hændelser ved opiodid-induceret CSA
Ved opioid-induceret CSA bevirkede ASV-behandling en reduktion af scoren på AHI med 84,7%, på central apnø index (CAI) med 95,7%, på apnøindeks (AI) med 96,4% og på respiratory arousal index (RAI) med 77,1% sammenlignet med bilevel-ST. Respirationsparametrene blev normaliseret hos 83,3% af patienterne som blev behandlet med ASVAuto, men kun hos 33,3% af patienterne som blev behandlet med bilevet-ST.8
[N = 18, prospektivt, randomiseret crossover polysomnografisk studie]
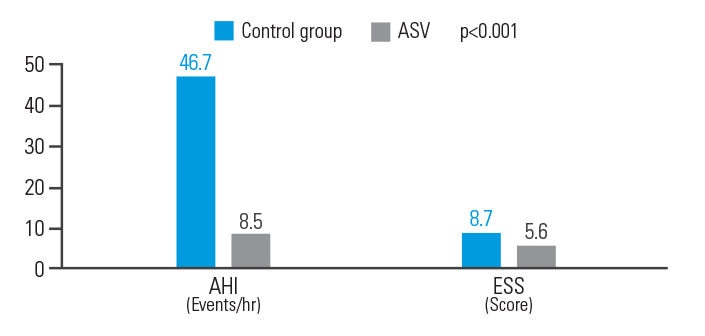
ASV forbedrer AHI og ESS hos post-akutte iskæmiske stroke-patienter
ASV-behandling gav forbedrede resultatet hos post-akutte iskæmiske stroke-patienter med CSA, nærmere bestemt en reduktion i AHI-scoren på 81,8% og i ESS-scoren på 35,6%.9
[N = 15, enkeltcenter, retrospektiv analyse]
ASV forbedrer hjerteminutvolumen og prognosen ved hjertesvigt-patienter med bibeholdt uddrivningsfraktion*
Prospektive og randomiserede observationsstudie med hjertesvigt-patienter (allerede præsenteret og med snarlig offentliggørelse) antyder, at ASV muligvis kan gavne hjertesvigt-patienter med bibeholdt uddrivningsfraktion samt patienter som lider af CSA i kombination med obstruktiv søvnapnø.10 Der findes aktuelt intet bevis for, at ASV-behandling skulle udsætte disse patienter for risici eller skadelige påvirkninger.
ASV-videoer: Se eksperterne fortælle om ASV-behandling.
Hvordan behandler du dine patienter med central søvnapnø?

Opdag, hvordan ResMed Adaptive Servo-Ventilation (ASV)*-løsning fremmer harmoni, sikkerhed og komfort.
Mere om behandlingsmuligheder

Behandlingsløsninger målrettet CSA
Adaptiv servo-ventilation (ASV*) egner sig til behandling af langt de fleste af disse mere komplekse patienter.

Behandlingsløsninger målrettet OSA
ResMed tilbyder et bredt udvalg af effektive behandlingsløsninger målrettet OSA, herunder CPAP, APAP, bilevel-behandling og behandling med tandskinner.
Referencer
* ASV-behandling er kontraindiceret hos patienter med kronisk, symptomatisk hjertesvigt (NYHA 2-4) med reduceret venstre ventrikels uddrivningsfraktion (LVEF ≤ 45 %) og moderat til svær dominerende central søvnapnø.
- d’Ortho et al. European Respiratory & Pulmonary Diseases, 2016;2(1):Epub ahead of print. http://doi.org/10.17925/ERPD.2016.02.01.1.
- Priou P & al. Adaptive servo-ventilation: How does it fit into the treatment of central sleep apnoea syndrome? Expert opinions. Revue des Maladies Respiratoires, 2015 Dec, 32(10):1072-81.
- Aurora RN & al. Updated Adaptive Servo-Ventilation Recommendations for the 2012 AASM Guideline: “The Treatment of Central Sleep Apnea Syndromes in Adults: Practice Parameters with an Evidence-Based Literature Review and Meta-Analyses”. Journal of Clinical Sleep Medicine, 2016 May 15, 12(5):757-61.
- Randerath W et al. ERJ Express. Published on December 5, 2016 as doi: 10.1183/13993003.00959-2016.
- AirCurve 10 CS PaceWave clinical manual July 2015.
- Morgenthaler et al. The Complex Sleep Apnea Resolution Study, Sleep, Vol. 37, No. 5, 2014.
- Su et al. Adaptive pressure support servoventilation: a novel treatment for residual sleepiness associated with central sleep apnea events, Sleep Breath, 2011;15:695-699.
- Cao et al. A Novel Adaptive Servoventilation (ASVAuto) for the Treatment of Central Sleep Apnea Associated with Chronic Use of Opioids, Journal of Clinical Sleep Medicine, Vol. 10, No. 8, 2014.
- Brill et al. Adaptive servo-ventilation as treatment of persistent central sleep apnea in post-acute ischemic stroke patients, Sleep Medicine 15, 2014;1309-1313.
- Bitter T et al. Eur Respir J 2010; 36: 385–392 06 Yoshihisa et al. European Journal of Heart Failure doi:10.1093/eurjhf/hfs197
- Yoshihisa et al. European Journal of Heart Failure doi:10.1093/eurjhf/hfs197.


